
暴力作用于头部后立即发生的损伤称为原发性脑损伤,主要有脑震荡和脑挫裂伤;头部受伤一段时间后出现的脑受损病变称为继发性脑损伤,主要有脑水肿和颅内血肿。按伤后脑组织与外界是否相通,分为闭合性和开放性脑损伤两类。
一、脑震荡
脑震荡是指头部受到撞击后,立即发生一过性神经功能障碍,无肉眼可见的神经病理改变,但在显微镜下可见神经组织结构紊乱。
(一)临床表现
病人在伤后立即出现短暂的意识丧失,一般持续时间不超过30分钟,同时伴有面色苍白、出冷汗、血压下降、脉搏变缓、呼吸浅慢,各生理反射迟钝或消失。意识恢复后对受伤时,甚至受伤前一段时间内的情况不能回忆,而对往事记忆清楚,此称为逆行性健忘。清醒后常有头痛、头晕、恶心、呕吐、失眠、情绪不稳定、记忆力减退等症状,一般可持续数日或数周。神经系统检查无明显阳性体征。
(二)治疗原则
脑震荡无需特殊治疗,应卧床休息1~2周,给予镇静剂等对症处理,病人多在2周内恢复正常。
二、脑挫裂伤
脑挫伤指暴力作用头部后,脑组织遭受破坏较轻,软脑膜尚完整者;脑裂伤指软脑膜、血管及脑组织同时破裂,伴有外伤性蛛网膜下腔出血。两者常同时存在,故合称为脑挫裂伤。
(一)临床表现
1.意识障碍 是脑挫裂伤最突出的症状,伤后立即出现昏迷,昏迷时间超过30分钟,可长达数小时、数日至数月不等,严重者长期持续昏迷。
2.局灶症状与体征 脑皮质功能区受损时,伤后立即出现相应的神经功能障碍症状或体征,如语言中枢损伤出现失语,运动区受损伤出现锥体束征等。
3.头痛、呕吐 与颅内压增高、自主神经功能紊乱或外伤性蛛网膜下腔出血有关。合并蛛网膜下腔出血时可有脑膜刺激征阳性,脑脊液检查有红细胞。
4.颅内压增高与脑疝 因继发脑水肿和颅内出血引起颅内压增高。
5.CT或MRI检查 可显示脑挫裂伤的部位、范围、脑水肿的程度及有无脑室受压及中线结构移位。
(二)治疗原则
脑挫裂伤一般采用保持呼吸道通畅,防治脑水肿,加强支持疗法和对症处理等非手术治疗。当病情恶化出现脑疝征象时,需手术开颅作脑减压术或局部病灶清除术。
三、颅内血肿
颅内血肿是颅脑损伤中最常见的继发性脑损伤,如不及时处理常可危及病人的生命。颅内血肿按症状出现的时间分为急性血肿(3日内出现症状)、亚急性血肿(伤后3日至3周出现症状)、慢性血肿(伤后3周以上才出现症状)。按血肿所在部位分为硬脑膜外血肿、硬脑膜下血肿、脑内血肿。
(一)临床表现
当颅内血肿形成后压迫脑组织,出现颅内压增高和脑疝的表现。但不同部位的血肿有其各自的特点。
1.硬脑膜外血肿 常因颞侧颅骨骨折致脑膜中动脉破裂所引起,大多属于急性型。病人的意识障碍有三种类型:①典型的意识障碍是伤后昏迷有“中间清醒期”,即伤后原发性脑损伤的意识障碍清醒后,在一段时间后颅内血肿形成,因颅内压增高导致病人再度出现昏迷;②原发性脑损伤严重,伤后昏迷持续并进行性加重,血肿的症状被原发性脑损伤所掩盖;③原发性脑损伤轻,伤后无原发性昏迷,至血肿形成后出现继发性昏迷。病人在昏迷前或中间清醒期常有头痛、呕吐等颅内压增高症状,幕上血肿大多有典型的小脑幕切迹疝表现。
2.硬脑膜下血肿
(1)急性硬脑膜下血肿主要来自脑实质血管破裂所致。因多数与脑挫裂伤和脑水肿同时存在,故表现为伤后持续昏迷或昏迷进行性加重,少有“中间清醒期”,较早出现颅内压增高和脑疝症状。
(2)慢性硬脑膜下血肿较少见,好发于老年人,病程较长。临床表现差异很大,多有轻微头部外伤史,主要表现为慢性颅内压增高症状,也可有间歇性神经定位体征,有时可有智力下降、记忆力减退、精神失常等智力和精神症状。
3.脑内血肿 多因脑挫裂伤导致脑实质内血管破裂引起,常与硬脑膜下血肿同时存在,临床表现与脑挫裂伤和急性硬脑膜下血肿的症状很相似。
(二)辅助检查
CT是目前最常用的检查方法,能清楚显示脑挫裂伤、颅内血肿的部位、范围和程度。MRI能显示轻度脑挫裂伤病灶。
(三)治疗原则
颅内血肿一经确诊原则上手术治疗,手术清除血肿,并彻底止血。
四、脑损伤病人的护理
(一)护理问题
1.清理呼吸道无效 与脑损伤后意识障碍有关
2.营养失调 低于机体需要量 与脑损伤后高代谢、不能进食有关
3.有废用综合征的危险 与病人意识不清及长期卧床有关
4.潜在并发症:颅内压增高、脑疝
(二)护理措施
1.现场急救 现场急救首先争分夺秒地抢救心搏骤停、窒息、开放性气胸、大出血等危及病人生命的伤情,颅脑损伤救护时应做到保持呼吸道通畅,注意保暖,禁用吗啡止痛。有明显大出血者应补充血容量,无外出血表现而有休克征象者,应查明有无头部以外部位损伤,如合并内脏破裂等。开放性损伤有脑组织从伤口膨出时,在外露的脑组织周围用消毒纱布卷保护,再用纱布架空包扎,避免脑组织受压,并及早使用抗生素和TAT。记录受伤经过、检查发现的阳性体征及急救措施和使用药物。
2.一般护理
(1)体位:意识清醒者采取斜坡卧位,有利于颅内静脉回流。昏迷病人或吞咽功能障碍者宜取侧卧位或侧俯卧位,以免呕吐物、分泌物误吸。
(2)营养支持:昏迷病人须禁食,早期应采用胃肠外营养。每天静脉输液量在1500~2000ml,其中含钠电解质500ml,输液速度不可过快。伤后3天仍不能进食者,可经鼻胃管补充营养,应控制盐和水的摄入量。病人意识好转出现吞咽反射时,可耐心地经口试喂蒸蛋、藕粉等食物。
(3)降低体温:高热使机体代谢增高,加重脑组织缺氧,应及时处理。
(4)躁动的护理:引起躁动的原因很多,如头痛、呼吸道不通畅、尿潴留、便秘、被服被大小便浸湿、肢体受压等,须查明原因及时排除,切勿轻率给予镇静剂,以免影响观察病情。对躁动病人不可强加约束,避免因过分挣扎使颅内压进一步增高。
3.保持呼吸道通畅 意识障碍者容易发生误咽误吸,或因下颌松弛导致舌根后坠等原因引起呼吸道梗阻。必须及时清除咽部的呕吐物,并注意吸痰,舌根后坠者放置口咽通气管,必要时气管插管或气管切开。保持有效地吸氧,呼吸换气量明显下降者。应采用机械辅助呼吸。
4.严密观察病情
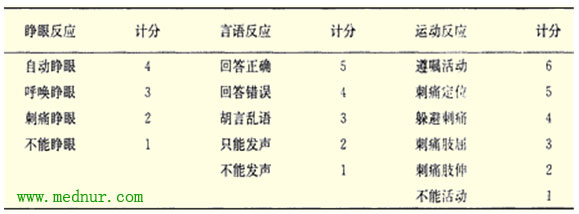
(1)意识状态:反映大脑皮质功能和脑干功能状态,观察时采用相同程度的语言和痛刺激,对病人的反应作动态的分析,判断意识状态的变化。意识障碍的程度目前通用的格拉斯哥昏迷计分法(GCS),分别对病人的睁眼、言语、运动三方面的反应进行评分,阿累计得分,用量化方法来表示意识障碍的程度,最高为15分,总分低于8分表示昏迷状态,分数越低表明意识障碍越严重(见表)。
格拉斯哥昏迷计分(GCS)
(2)生命体征:观察生命体征时为了避免病人躁动影响准确性,应先测呼吸,再测脉搏,最后测血压。伤后生命体征出现“两慢一高”,同时有进行性意识障碍,是颅内压增高所致的代偿性生命体征改变;下丘脑或脑干损伤常出现中枢性高热;伤后数日出现高热常提示有继发感染。
(3)瞳孔:注意对比两侧瞳孔的形状、大小和对光反射。伤后立即出现一侧瞳孔散大,是原发性动眼神经损伤所致;伤后瞳孔正常,以后一侧瞳孔先缩小继之进行性散大,并且对光反射减弱或消失,是小脑幕切迹疝的眼征;如双侧瞳孔时大时小,变化不定.对光反射消失,伴眼球运动障碍(如眼球分离、同向凝视),常是脑干损伤的表现;双侧瞳孔散大,对光反射消失、眼球固定伴深昏迷或去大脑强直,多为临终前的表现。
(4)锥体束征:原发性脑损伤引起的偏瘫等局灶症状,在受伤当时已出现,且不再继续加重;伤后一段时间出现或继续加重的肢体偏瘫,同时伴有意识障碍和瞳孔变化,多是小脑幕切迹疝压迫中脑的大脑脚,损害其中的锥体束纤维所致。
(5)其他:剧烈头痛、频繁呕吐是颅内压增高的主要表现,尤其是躁动时无脉搏增快,应警惕脑疝的形成。
5.减轻脑水肿,降低颅内压 按时使用高渗脱水剂、利尿剂、肾上腺皮质激素等药物是减轻脑水肿、降低颅内压力的重要环节。观察用药后的病情变化,是医生调整应用脱水剂间隔时间的依据,避免使颅内压骤然升高。
6.预防并发症 昏迷病人生理反应减弱或消失,全身抵抗力下降容易发生多种并发症,如压疮、关节僵硬、肌肉挛缩、呼吸道和泌尿系统感染。
7.手术前后的护理 除继续做好上述护理外,应做好紧急手术前常规准备,手术前2小时内剃净头发,洗净头皮,涂擦75%乙醇并用无菌巾包扎。手术后搬动病人前后应观察呼吸、脉搏和血压的变化。小脑幕上开颅手术后,取健侧或仰卧位。避免切口受压;小脑幕下开颅手术后,应取侧卧或侧俯卧位。手术中常放置创腔引流管,护理时严格注意无菌操作。严密观察并及时发现手术后颅内出血、感染、癫痫以及应激性溃疡等并发症。
(三)健康教育
1.对存在失语、肢体功能障碍或生活不能自理的病人,当病情稳定后即开始康复锻炼。要耐心指导病人功能锻炼,制订经过努力容易达到的目标,有利于病人树立起坚持锻炼和重新生活的信心,并指导家属生活护理方法及注意事项。
2.有外伤性癫痫的病人,应按时服药控制症状发作,在医生指导下逐渐减量直至停药。不做登高、游泳等有危险的活动,以防发生意外。