
机体对尿生成过程的调节包括对肾小球滤过功能和肾小管重吸收及分泌的调节。关于肾小球滤过功能的调节主要体现在肾血流量的自身调节和神经体液调节,通过调节肾小球滤过率影响尿的生成(前文已详述)。本节重点介绍肾小管和集合管重吸收和分泌的调节。主要有肾内身体调节和神经体液调节两个方面。
肾小管对溶质和水的重吸收量随肾小球滤过率(GFR)的变化而变化,GFR增多时,肾小管的重吸收量也增多,反之也然。但是近端肾小管的重吸收率绐终保持在肾小球滤过率的65%~70%,这种现象称为管球平衡(glomerulotubular balance)。管球平衡具有重要生理意义,它使尿中排出的溶质和水不致因GFR的变化而出现大幅度变化。在病理情况下,球管平衡可被破坏,对机体产生不良影响。如充血性心力衰竭时,因有效循环血量明显减少,引起交感神经兴奋,肾内血流重分布,皮质肾单位的血流量减少,而近髓肾单位血量增多,这些肾单位重吸收钠和水的功能比皮质肾单位强,因而肾小管重吸收钠水功能增加。易发生钠水潴留,严重者形成水肿。
肾小管液中溶质浓度所形成的渗透压,是对抗肾小管重吸收水的力量。如果小管液中溶质的浓度高,渗透压也升高。妨碍近端肾小管对水的重吸收。例如,糖尿病人其肾小管液有较多葡萄糖,小管液渗透压也高。结果使肾小管重吸收明显减少(包括钠和水)。
肾脏对机体水盐代谢的调节,有赖于下丘脑视上核分泌的抗利尿激素和肾上腺皮质分泌的醛固酮的作用。此外,肾交感神经兴奋时,肾小动脉收缩,肾内血量减小,导致肾小球毛细血管血压下降,加之,肾素-血管紧张素-醛固酮分泌增多。
1.抗利尿激素的来源和作用: 抗利尿激素(antidiuretichormone,ADH)由下丘脑的视上核和室旁核的神经元胞体合成,经下丘脑一垂体束被运输到神经垂体贮存,机体需要时释放出来。ADH的主要作用是提高远曲小管和集合管上皮细胞对水的通透性,使水的重吸收量增加,尿量减少(抗利尿)。
2.ADH的作用机制: ADH可与远曲肾小管和集合管上皮细胞管周膜上V2受体结合,激活G蛋白耦联和腺苷酸环化酶,后者分解ATP成cAMP,使蛋白激酶激活,引起管腔膜上的水通道开放,增加对水的通透性,使小管液中的水重吸收入血。
3.ADH分泌的调节 ADH释放的有效刺激是血浆晶体渗透压和循环血量。
(1)血浆晶体渗透压的改变:下丘脑视上核及其周围区域有渗透压感受器,对血浆晶体渗透压的改变非常敏感。当血浆晶体渗透压升高时,对渗透压感受器的刺激作用增强,ADH释放量增多,使肾脏对水的重吸收量增加,尿量因而减少,其结果是使体内水分也相应增多,从而使血浆晶体渗透压回降。反之,大量饮清水后,血液被稀释,血浆晶体渗透压下降; 对渗透压感受器的刺激作用减小,ADH释放量减少,以致肾脏对水的重吸收作用减弱,从肾脏排出大量多余水分,使血浆晶体渗透压回升。
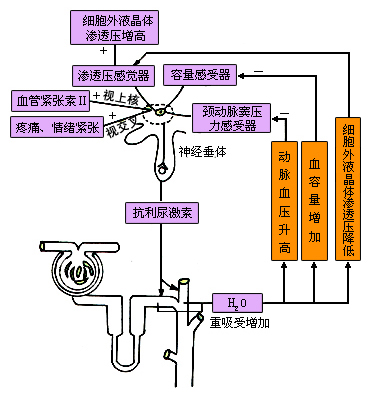
(2)循环血量的改变:循环血量的变化,可以作用于左心房和胸腔大静脉中的容量感受器,反射性地调节ADH的释放。当循环血量增多时,容量感受器传入冲动增加,导致ADH释放量减少,即利尿,排出过多的水分, 使循环血量回降。反之,循环血量减少时,容量感受器传入冲动减少,ADH释放量增多,水的重吸收量增加,有利于循环血量的恢复。
可见,通过ADH释放量的变化,又可使循环血量维持相对恒定。病理情况下,如下丘脑病变累及视上核和室旁核或下丘脑一垂体束时放发生障碍,使尿量明显增加(每日可达10升以上),称为尿崩症。
1.醛固酮的来源和作用
醛固酮(aldosterone)由肾上腺皮质球状带合成和分泌。醛固酮的主要作用是促进远曲小管和集合管对Na+的主动重吸收,同时促进K+的排出,即有保Na+排K+的作用。当然,在保Na+的同时,使C1-和水的重吸收量也增加。
2.醛固酮分泌的调节
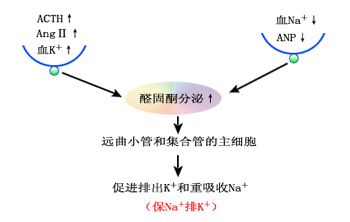
醛固酮的分泌主要受肾素-血管紧张素-醛固酮系统调节,也受血K+、血Na+浓度的调节。
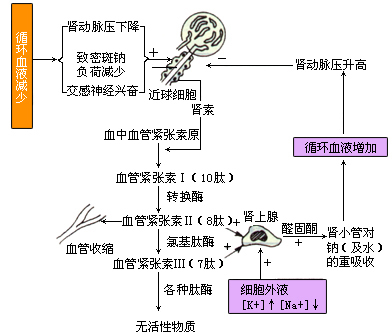
(1)肾素-血管紧张素-醛固酮系统:肾素主要由肾脏的近球细胞分泌,它是一种蛋白水解酶,能将血浆中的血管紧张素原水解为血管紧张素I。血管紧张素I的主要作用是刺激肾上腺髓质释放肾上腺素。血管紧张素I在肺组织转换酶的作用下,继续降解为血管紧张素II,后者除有较强的缩血管作用外,还可刺激肾上腺皮质球状带分泌醛固酮。 血管紧张素Ⅱ,在氨基肽酶的作用下进一步水解为血管紧张素Ⅲ,后者也可刺激肾上腺皮质球状带分泌醛固酮。
肾素-血管紧张素-醛固酮系统活动的强弱取决于肾素的释放量,而肾素释放的多少主要受以下两方面因素的调节(图):
①肾内两种感受器:即入球小动脉的牵张感受器和远曲小管的致密斑感受器。牵张感受器在入球小动脉内血流减少时兴奋,而致密斑感受器在远曲小管中Na+含量减少时兴奋。所以,当循环血量减少,动脉血压下降,低于肾血流量的自身调节范围时,肾血流量必然减少,入球小动脉内血流量相应下降,这样就激活了牵张感受器,促使近球细胞释放肾素。 同时,由于肾血流量减少,肾小球毛细血管血压降低,使肾小球滤过率减小,滤出的Na+量也因此而减少,以致到达致密斑的Na+含量下降,于是激活致密斑感受器,后者将信息传给近球细胞,增加其对肾素的释放量。
②交感神经及儿茶酚胺的作用:在近球细胞上有交感神经末梢分布,肾交感神经兴奋时,末梢释放的去甲肾上腺素可与近球细胞上的 β1受体结合,促使肾素释放增加。此外,肾上腺髓质分泌的肾上腺素和去甲肾上腺素也可直接作用于近球细胞上的β1受体,使肾素分泌增加。
(2)血K+、血Na+浓度:血K+浓度升高和血Na+浓度下降,均可促使肾上腺皮质球状带分泌醛固酮,通过肾脏增加K+的排出和Na+的重吸收,使血中K+、Na+浓度维持恒定;反之,血K+浓度降低,血Na+浓度升高时,又将使醛固酮分泌减少。可见,醛固酮的主要作用是调节血中Na+、K+浓度,而血K+、Na+浓度的变化反过来又调节醛固酮的分泌(图)。
3.醛固酮的作用机理
 ”)
”)醛固酮与胞浆受体结合,形成激素-受体复合物,后者通过核膜,与DNA特异性结合位点相互作用,调节特异性mRNA转录,最后合成多种醛固酮诱导蛋白。包括:管腔膜的Na+通道蛋白--增加管腔膜的Na+通道的数量;线粒体中合成ATP的酶--增加ATP的生成,为Na+泵活动提供更多的能量;基膜侧的Na+泵--促进Na+的重吸收和K+的分泌(此外,由于重吸收Na+,小管液内负电位,有利于K+的分泌和Cl-的重吸收)。
心钠素(cardionatrin)也称为心房肽。它存在于人和哺乳动物的心房肌中,对肾脏的功能主要是抑制Na+的重吸收,促使其排出,同时排出水,从而使血容量减少,血压下降。其作用机制可能是它可抑制醛固酮和ADH的分泌,它还对抑制肾素分泌有对抗血管紧张素II的作用。因此,具有较强的利尿效应。