
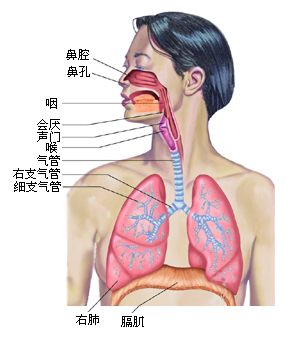
呼吸道(airway)是气体进出肺的通道。 它包括鼻腔、咽、喉、气管、支气管、细支气管和终末细支气管。临床上常将鼻腔、咽、喉称为上呼吸道;支气管及其在肺内的分支称为下呼吸道。 从气管到肺泡囊呼吸道共分支23次。随着呼吸道的不断分支,其结构和功能均发生一系列的变化。气道数目愈来愈多,口径愈来愈小,总横断面积愈来愈大,管壁愈来愈薄。这些变化有重要的功能意义。
在功能上,0~16级的呼吸道因管壁较厚,不具备气体交换功能,称为气体传导带;17~19级的呼吸道已开始具有气体交换功能,故称为呼吸性细支气管;20~22级为肺泡管,最后是囊状肺泡。17~22级被称为呼吸带。
气流通过呼吸道时会遇到阻力。产生呼吸道阻力的部位包括鼻腔、声门、气管和支气管。细支气管平滑肌的舒缩可改变其口径,从而影响阻力的大小。
平滑肌受迷走神经和交感神经的支配。迷走神经的递质是乙酰胆碱,它与M型胆碱受体结合,引起平滑肌收缩,增加呼吸道阻力。交感神经的神经递质是去甲肾上腺素,它与β2型肾上腺素受体结合,引起平滑肌舒张,减少呼吸道阻力,但作用很小。异丙肾上腺素主要是β2受体的激动剂,能使细支气管的平滑肌明显舒张。
一些体液因子,如组胺,5-羟色胺(5-HT)和缓激肽等,可引起气道平滑肌的强烈收缩。此外,某些过敏原在支气管粘膜上发生抗原抗体反应,可产生SRS-A(过敏性慢反应物质),能引起平滑肌的强烈痉挛。支气管哮喘的发作可能与此有关。
鼻腔、气管、支气管和较大的细支气管,它们的粘膜还具有粘液细胞和纤毛上皮,有分泌粘液和纤毛运动的功能。粘液能粘着吸入呼吸道内的颗粒状物质,通过纤毛运动,不断将其清除出体外。因此,呼吸道粘膜具有保护机能。如呼吸道粘膜过于干燥或受到有害气体及病原体的伤害,纤毛运动受抑制,可丧失这种保护机能。当呼吸道粘膜受到机械性或化学性刺激时,可引起喷嚏反射(鼻腔粘膜受刺激引起)和咳嗽反射(喉和细支气管粘膜受刺激引起),这些反应对身体均有保护作用。
肺泡(Alveoli)是吸入气体与血液进行交换的场所。肺泡的大小不一, 单个肺泡的平均直径为0.25mm,人体两肺共有约3亿个肺泡,总面积约70m2,这样大的面积比通常需要的气体交换面积大得多,安静时,仅需40m2,故有相当大的贮备。因疾病需作1~2个肺叶切除,不会明显影响呼吸功能。
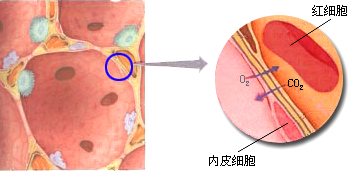
气体交换是在肺泡和毛细血管之间进行的。气体所穿过的膜称为肺泡-肺毛细血管膜,也称呼吸膜,它由6层结构组成:
①单个分子的表面活性物质层和极薄的肺泡液体层。表面活性物质(Surfactant)是一种复杂的脂蛋白混合物,主要成分是DPPC(二棕榈酰卵磷脂),由肺泡Ⅱ型细胞合成并释放。DPPC有降低表面张力的作用,有重要的生理功能;②肺泡上皮层;③上皮基底膜层;④胶原纤维和弹性纤维交织成网的组织间隙层; ⑤毛细血管基底膜层; ⑥毛细血管内皮细胞层。
以上6层结构组成了一极薄的呼吸膜,总厚度不到1цm,有的地方仅有0.2цm,所以通气性非常好。
肺泡的表面有极薄的液体层,此层液体与肺泡内气体形成了液-气界面。由于液体分子之间存在着吸引力,因而产生了使液体表面尽量缩小的一种力,这就是前面提到的表面张力。表面张力(Surface Tension)能使肺泡回缩萎陷,形成回缩压力。根据拉普拉斯公式,回缩压力为:P=2T/r。其中P为肺泡内的回缩压力,T为表面张力,r是肺泡的半径。该公式表明,回缩压力与表面张力成正比,与肺泡的半径成反比。当肺泡的半径变小时,回缩压力增大,因而肺泡萎缩的可能性也增大;而当肺泡的半径变大时,回缩压力减小,因而易于扩张。
但是,因为肺泡的表面还有一单分子层的表面活性物质,实际情况就很不一样。表面活性物质中的主要成分DPPC分子的特点是:它的一端是非极性疏水脂肪酸,不溶于水; 另一端是极性的,易溶于水。因此,DPPC分子垂直排列于液-气界面,并随肺泡的张缩而改变其密度,使其作用的大小有一变化范围。DPPC有降低表面张力的作用,DPPC的存在可以使表面张力下降至原来的1/7~1/4。在吸气时,肺泡表面积增加,DPPC的分子分散, 其降低表面张力的作用减小,在呼气时,肺泡的表面积减小,DPPC的分子密集,其降低表面张力的作用增大,使表面张力相对减小, 这就对抗了由于肺泡半径缩小而引起肺泡回缩压力增大的影响。总之,在表面活性物质的作用下,肺泡的半径变小时,回缩压力也变小, 而肺泡的半径变大时,回缩压力也增大,这就对抗了拉普拉斯公式所限定的分子间的作用力。因此,表面活性物质具有调节肺泡回缩压力的作用,使肺泡在呼气时不至于萎缩,在吸气时不至于膨胀破裂。
A:大小肺泡在无表面活性物质时,表面张力相同
B:为A的结果
C:大肺泡表面活性物质分布密度小,表面张力大;
小肺泡表面活性物质分布密度大,表面张力小,
大小肺泡容积相对稳定
另外,肺泡的数量很多,而且大小不一,如果没有表面活性物质的存在,则根据拉普拉斯公式,小的肺泡内的回缩压力比大的肺泡内的大。如果大的和小的肺泡彼此相通,由于压力差的存在,小肺泡内的气体将流向大肺泡内,这样,小肺泡将趋于萎陷而大肺泡将趋于膨胀。但事实并非如此,因为肺泡内有表面活性物质的存在,它能调整大小不同的肺泡内的表面张力,从而改变了大小肺泡内的回缩力,使得小肺泡不至于萎陷而大肺泡不至于膨胀。所以表面活性物质在维持肺泡的适当扩张状态和稳定性,对于吸入气在肺内得到较为均匀的分布具有重要的生理意义。此外,表面张力也能促进毛细血管内的液体滤出到肺泡。由于表面活性物质的存在,降低了表面张力,因而可以防止液体的滤出,避免肺水肿的发生。
表面活性物质也是在不断代谢和变化的。它不断产生,也不断失活。如肺组织缺血或结扎肺动脉都能损害肺泡II型细胞的分泌机能。故失血性休克或体外循环手术过程如发生肺组织缺血,则表面活性物质减少,有可能出现大量肺泡萎陷(肺不张)、肺水肿以致于造成严重呼吸困难。
胎儿正常发育至30周左右,其肺组织内即开始出现II型细胞和表面活性物质。某些早产儿其肺泡II型细胞发育不良,不够成熟,使肺内缺乏表面活性物质,肺泡极易缩小而产生肺不张;且由于肺泡内的表面张力过高,吸引肺毛细血管内血浆进入肺泡,在肺泡内形成一层“透明膜”,阻碍气体交换。因此早产儿可出现“新生儿呼吸窘迫症”。
胸廓(thorax)由脊柱、肋骨、胸骨以及肋间肌等胸壁软组织共同构成。胸廓底部由膈肌封闭。胸廓富有弹性,当呼吸肌舒缩时,可改变胸廓的前后、左右和上下直径,从而改变胸腔和肺的容积,产生吸气和呼气动作。
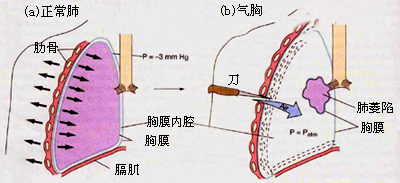
由于胸膜腔(pleural cavity)和胸内压(intrapleural pressure)的存在,才使肺可以随着胸腔的运动而扩张和缩小,从而产生了呼气和吸气。胸膜有两层,即紧贴于肺表面的脏层胸膜和紧贴于胸廓内壁的壁层胸膜。两层胸膜形成一个密闭潜在的腔隙,称胸膜腔。实际上,胸膜腔内仅有少量的浆液,没有气体。这一薄层浆液有两方面的作用。一是在两层胸膜之间起润滑作用。因为浆液的粘滞性很低,所以在呼吸运动过程中, 两层胸膜可以互相滑动,减少磨擦。 二是浆液分子的内聚力有重要的生理意义。因为胸膜腔的密闭性和两层胸膜之间的浆液分子的内聚力使两层胸膜贴附在一起,不易分开,所以肺可以随胸腔的运动而运动。这种情况正如同在两块玻璃板之间夹着一层水一样,两块玻璃板可以沿水平方向互相滑动,但却难以将其分开。因此,胸膜腔的密闭性和两层胸膜之间的浆液分子的内聚力有重要的生理意义。如果胸膜腔破裂,与大气相通,空气将进入胸膜腔内部,形成气胸,两层胸膜将彼此分开,肺将因其本身回缩力而塌陷。这时,尽管呼吸运动仍在进行,肺却减小或失去了随胸廓运动而运动的能力,其严重程度随气胸的程度和类型而异。可见,在气胸时,肺的通气功能受到损害,应紧急处理。
胸内压可用两种方法进行测定。
直接法:将与检压计相连的针头刺入胸膜腔内,可直接由检压计读出胸膜腔内的压力。
间接法:即以食道内压代表胸内压。与直接法测得的胸内压相似。方法是让受试者吞下带有薄壁气囊的导管至下胸部的食道,并将导管与检压计相连即可读出食道内的压力。
测量结果表明胸内压低于大气压,如按一般习惯将大气压定为零,那么胸内压即为负压。随着呼吸运动的进行,胸内压的负值也有一定的变化范围。平静呼气末胸内压约为-0.4~0.7kPa(-3~5mmHg),吸气末约为-0.7~1.3kPa(-5~10mmHg)。关闭声门,用力吸气,胸内压可降至-12Kpa(-90mmHg),用力呼气时,可升高到14.7kPa(+110mmHg)。
胸内压为什么是负压?这可以从作用于胸膜腔的各种力来分析。胸膜壁层因外面受到强硬的胸廓的保护,可以认为不会再受到外力的作用。因此就可以从胸膜脏层来分析。有两种力通过胸膜脏层作用于胸膜腔:一是肺内压,使肺泡扩张;一是肺的回缩力,使肺泡缩小。因此,胸膜腔的压力实际上是两种相反的力的代数和,即:
胸内压=肺内压-肺回缩力
在吸气末和呼气末,肺内有气体不再流动,肺与大气相通,故肺内压就等于大气压,因而:
胸内压=大气压-肺回缩力
若以1个大气压为0位计算,则:
胸内压=-肺回缩力
肺回缩力来源于肺弹性纤维的回缩力和肺泡内液一气界面表面张力的回缩力。如果肺回缩力是0.7kPa(5mmHg),胸内压的压力值便是101.3kPa(760mmHg)-0.7kPa(5mmHg)=100.6kPa(755mmHg)
因为胸内负压是肺的回缩力造成的,故吸气时肺扩张, 肺的回缩力增大,胸内压也更负。呼气时肺缩小,肺的回缩力减少,胸内负压也减小。但是,为什么在呼气末胸内压仍然为负值?这是因为胎儿生长过程中, 胸廓的生长速度比肺快,以致胸廓经常牵引着肺,即使在胸廓因呼气而缩小时,肺仍然处于一定的扩张状态,肺总是表现出回缩倾向,因而胸内压也经常为负值。
胸内负压具有重要的生理意义,它可保持肺的扩张状态。此外,胸内负压可使胸腔内壁薄且扩张性大的静脉和胸导管扩张,从而促进血液和淋巴液的回流。如因严重的外伤造成开放气胸时,不仅胸膜腔内的负压消失,而且胸壁的密闭性被破坏,肺即可塌陷,血液和淋巴液回流受阻,可导致严重的呼吸循环机能障碍,甚至危及生命。