
泌尿系统包括上尿路和下尿路,上尿路包括肾和输尿管,下尿路包括膀胱和尿道。泌尿系统损伤中以男性尿道损伤最常见。
一、肾损伤
(一)病因
1.开放性损伤 因枪弹、刀刃等锐器所致损伤,常伴有胸、腹部等其他器官的复合型损伤,病情较严重。
2.闭合性损伤(多见) 因直接暴力或间接暴力等所致的损伤。直接暴力时由于腹部或背腰部受到外力冲撞或挤压是肾损伤最常见的原因。根据损伤程度分为肾挫伤(最轻)、肾部分裂伤、肾全层裂伤和肾蒂损伤。
(二)临床表现
1.血尿 是肾损伤的最常见症状,轻微肾损伤仅见镜下血尿,如肾挫伤;严重肾裂伤则呈大量肉眼血尿,血块可阻塞尿道;肾蒂血管断裂或输尿管断裂时,血尿可不明显,甚至无血尿。
2.疼痛 由于肾实质损伤及肾包膜张力增加所致。血块通过输尿管时可发生肾绞痛。血液或尿液渗入腹腔或合并腹内脏器损伤时,出现全腹疼痛和腹膜刺激症状。
3.腰、腹部肿块 肾周围血肿和尿外渗使局部形成肿块,有明显触痛和肌强直。
4.发热 尿外渗易继发感染并形成肾周脓肿,出现全身中毒症状。
5.休克 单纯性肾挫伤,休克多不严重,可在数小时内恢复。肾有裂伤时,休克为进行性。肾蒂裂伤或合并其他脏器损伤时,因创伤和失血常发生休克,甚至危及生命。
(三)辅助检查
1.实验室检查 血尿是诊断肾损伤的重要依据。尿常规检查可见多量红细胞,红细胞与血细胞比容持续性降低提示有活动性出血。肾组织损伤可释放大量乳酸脱氢酶,尿中含量可增高。
2.B超 能提示肾损伤的部位和程度,对肾周血肿、尿外渗有诊断意义。
3.排泄性尿路造影 明确肾损伤的程度与范围,了解双肾功能及形态。
4.动脉造影 若尿路造影未能充分了解。肾情况,尤其是当伤侧肾不显影时,作腹主动脉造影,可显示肾动脉和肾实质损伤情况。若伤侧肾动脉完全梗阻,表示为外伤性血栓形成,宜紧急施行手术。有持久性血尿者亦应作动脉造影,以确定有无肾动脉瘘或创伤性肾动脉瘤。
5.CT 可清晰显示肾皮质裂伤,尿外渗和血肿范围,显示无活力的肾组织,并可了解肝、脾、胰腺及大血管等的情况,为首选检查。
(四)治疗原则
若无合并其他脏器损伤,多数肾挫裂伤可经非手术治疗而治愈,仅少数需要手术治疗。
1.紧急处理伴休克者(抢救生命) 应迅速给予输血、复苏,并确定其有无合并其他脏器损伤,做好手术探查准备。
2.非手术治疗 绝对卧床休息,一般休息2~4周,过早下地活动可能再度出血。密切观察生命体征、血尿颜色和腰腹部肿块的变化,及时补充血容量和能量,应用广谱抗生素预防感染,使用止痛、镇静和止血药物。
3.手术治疗 包括肾修补、肾部分切除或肾切除术;血或尿外渗引起肾周脓肿时则行肾周引流术。
(五)护理问题
1.焦虑、恐惧 与出现血尿,担心肾损伤后肾切除有关
2.组织灌注量改变 与肾损伤、出血有关
3.疼痛 与肾损伤后肾周血肿、肾包膜紧张有关
4.体温过高 与血肿或尿外渗造成继发感染有关
5.知识缺乏 与缺乏肾损伤后治疗及康复的知识有关
6.生活自理缺陷 与肾损伤后病人绝对卧床有关
(六)护理措施
1.休息 绝对卧床休息2~4周,即使血尿消失,仍需继续卧床休息至预定时间。
2.严密监测血压、脉搏、呼吸、神志并注意病人全身症状。肾脏为实质性器官,结构比较脆弱,血流又很丰富。故开放性肾损伤,约85%合并休克,闭合性肾损伤约有40%合并休克。
3.病情观察
(1)动态观察血尿颜色的变化,若血尿颜色逐渐加深,说明出血加重;血尿为肾损伤的常见症状,常与损伤的程度有密切关系。
(2)准确测量并记录腰腹部肿块的大小、观察腹膜刺激征的轻重,以判断渗血、渗尿情况。
(3)定时检测血红蛋白和血细胞比容,以了解出血情况及其变化。
(4)定时观察体温和血白细胞计数,以判断有无继发感染。
4.观察疼痛的部位及程度 伤侧躯体或上腹部疼痛一般为钝痛,由于肾被膜张力增加或软组织损伤所致。尿液、血液渗入腹腔或同时有腹腔内脏损伤,可出现腹部疼痛及腹膜刺激症状。
5.维持水、电解质及血容量的平衡 及时输液,保持足够尿量,在病情允许下鼓励病人经口摄入;应用止血药物,减少或控制出血,根据病情及时补充血容量,预防休克发生。
6.有手术指征者,在抗休克同时,积极进行各项术前准备。危重病人尽量少搬动去做检查,以免加重损伤和休克。
(七)健康教育
1.大部分肾挫裂伤病人经非手术疗法可治愈,绝对卧床休息是因为肾组织比较脆弱,损伤后4~6周肾挫裂伤才趋于愈合,过早活动易使血管内凝血块脱落,发生继发性出血。恢复后2~3个月不宜从事重体力劳动,不宜做剧烈运动。
2.多饮水,保持尿路通畅,减少尿液对损伤创面的刺激。
3.经常注意尿液颜色、排尿通畅程度及伤侧肾局部有无胀痛感觉,发现异常及时复查。
4.五年内定期复查,以便及时发现并发症。
5.严重损伤致。肾脏切除后,病人应注意保护对侧肾脏。
(三)辅助检查
1.导尿 导尿可以检查尿道是否连续、完整。在严格无菌操作下,如能顺利插入导尿管,则说明尿道连续而完整。一旦插入导尿管,应留置导尿以引流尿液并支撑尿道。
2.逆行尿道造影 是确定尿道损伤程度的主要方法,可确定尿道损伤的部位,尿道断裂可有造影剂外渗,尿道损伤则无外渗征象。
(四)治疗原则
1.紧急处理 合并休克者首先应抗休克治疗。骨盆骨折病人须平卧,勿随意搬动,以免加重损伤。尿潴留不宜导尿或未能立即手术者,可行耻骨上膀胱穿刺。
2.非手术治疗 闭合性损伤应首先在严格无菌条件下试插导尿管,如试插成功,应留置导尿管7~14天作为支架,以利于尿道的愈合。
3.手术治疗 试插导尿管不成功者考虑手术治疗。
(五)护理问题
1.疼痛 与局部受伤、尿液刺激损伤的尿道等有关
2.有感染的危险 与尿道损伤、尿外渗有关
3.排尿异常 与尿道损伤有关
4.焦虑 与担心尿道损伤影响排尿及生育功能有关
5.知识缺乏 缺乏有关尿道损伤后治疗及预后的有关知识
(六)护理措施
1.密切观察生命体征,防治休克。
2.术后常规留置导尿管2~3周,应做好引流管的护理,以预防泌尿系统感染。
3.因病人卧床时间较长,为保持大便通畅,术后第3天开始服用缓泻剂。
4.合并骨盆骨折者,应执行骨盆骨折护理常规。
5.尿道狭窄者需定期进行尿道扩张,做好健康教育,确保病人坚持治疗。
(七)健康教育
1.前、后尿道损伤经手术治疗修复后,病人常出现尿道狭窄,需定期进行尿道扩张以避免尿道狭窄导致的排尿困难。
2.继发性功能障碍的病人应训练心理性勃起加辅助治疗。
二、膀胱损伤
膀胱损伤是指膀胱壁在受到外力的作用时发生膀胱浆膜层、肌层、黏膜层的破裂、引起膀胱腔完整性破坏、血尿外渗。
(一)病因
1.闭合性腹部损伤 可由直接或间接暴力所致,可合并腹部其他器官损伤或尿道损伤。膀胱充盈时遭受外力打击,易导致膀胱破裂。大多数闭合性膀胱破裂是由于骨盆骨折所致。
2.开放性腹部损伤 大多数为火器、利刃损伤,多见于战时,且多并发其他器官损伤。
3.医源性损伤 常见的原因是分娩异常,盆腔肿瘤手术,经尿道膀胱肿瘤或前列腺电切术等误伤膀胱。
(二)临床表现
1.休克 骨盆骨折合并大出血,膀胱破裂致尿外渗或腹膜炎,常发生休克。
2.腹痛和腹膜刺激症状:腹膜内破裂时,尿液流入腹腔引起全腹压痛、反跳痛及肌紧张,并有移动性浊音。腹膜外破裂时,下腹部疼痛,压痛及肌紧张。膀胱壁轻度挫伤仅有下腹部疼痛和少量终末血尿。
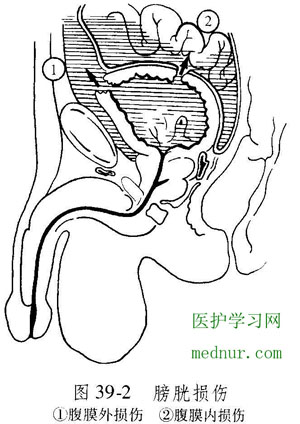
3.血尿和排尿困难 有尿意,但不能排尿或仅排出少量血尿。其原因是尿液流入腹腔或膀胱周围。
4.尿瘘 膀胱破裂与体表、直肠或阴道相通时,引起伤口漏尿、膀胱直肠瘘或膀胱阴道瘘。
(三)辅助检查
1.膀胱造影 是确诊膀胱破裂的主要手段。(最常用的可靠的方法)可显示膀胱周围造影剂外溢或造影剂进入腹腔,从而可确切地判断有无膀胱破裂。
2.X线检查 腹部平片还可显示骨盆的骨折。
3.导尿检查 怀疑膀胱破裂的病人可进行导尿,膀胱破裂时导尿管可顺利插入膀胱(尿道损伤不易插入),但仅流出少量血尿或无尿流出。疑有后尿道损伤时,在放置导尿管前应作逆行尿道造影,以免加重创伤。
4.膀胱注水试验 在无其他诊断条件下可以应用,但必须严格注意无菌操作。从导尿管注入灭菌生理盐水200ml,片刻后吸出。液体外漏时吸出量会减少,腹腔液体回流时吸出量会增多。若液体进出量差异很大,提示膀胱破裂。是判断膀胱破裂最简便的方法。
(四)治疗原则
1.紧急处理 对严重损伤、出血导致休克者,积极抗休克治疗。膀胱破裂应尽早应用抗生素预防感染。
2.非手术治疗 膀胱挫伤或早期较小的膀胱破裂,膀胱造影时仅有少量尿外渗,留置导尿管持续通畅引流尿液7~10天,破口可自愈。
3.手术治疗 较重的膀胱破裂,须尽早手术(修补并作耻骨上膀胱造瘘)。
(五)护理问题
1.潜在并发症:休克
2.疼痛 与组织损伤、尿外渗后并发腹膜炎有关
3.有泌尿系感染的危险 与留置尿管有关
4.排尿异常 与膀胱损伤有关
5.恐惧、焦虑 与膀胱损伤后疼痛和出现血尿有关
6.知识缺乏 与缺乏有关膀胱损伤后康复的知识有关
(六)护理措施
1.生命体征的观察 密切观察病人体温、脉搏、呼吸和血压的变化。
2.任何原因引起的腹膜内膀胱破裂和开放性膀胱损伤应首先防止休克,根据损伤的部位、程度,积极准备手术治疗,如修补裂口,充分引流尿外渗,耻骨上膀胱造口等。
3.排尿情况的观察 有无排尿困难和血尿。
4.疼痛的观察 疼痛的程度,部位。腹膜外破裂疼痛限于下腹部,腹膜内破裂,疼痛可由下腹部扩散至全腹部。
5.耻骨上膀胱造瘘的护理。
(1)保持引流管通畅:注意有无血块堵塞、导管扭曲、受压、脱落等情况,以免影响尿液引流。正确固定造瘘管,防止过度牵拉造成病人的不适。
(2)冲洗导管:术后如出血量多需冲洗,可采用连续滴入、间断开放法冲洗导管,冲洗速度每分钟60滴,每隔30分钟开放导管1次,待血色变淡时,可改为间断冲洗或每日2次。每次冲洗量不宜超过100ml;膀胱部分切除术者每次冲洗量应少于50ml。
(3)选择冲洗液:可选用无菌生理盐水、0.02%呋喃西林;感染较重者可用0.2%~0.5%新霉素溶液;铜绿假单胞菌感染者应用2.2%苯氧乙醇或0.25%~0.5%醋酸液交替冲洗。
(4)保护造瘘口周围皮肤:伤口敷料浸湿时应及时更换,清洁造瘘管周围的皮肤,外涂氧化锌软膏,避免尿液刺激。
(5)拔管时间:一般留置12天。拔管前先夹管,观察尿道排尿通畅才可拔管,如尿道排尿困难则延期拔管,拔管后造口有少量漏尿为暂时现象。长期留置者应每隔4~6周,在无菌的条件下更换造瘘管。
(七)健康教育
1.膀胱造瘘或留置导尿管在拔除之前要进行膀胱功能训练,如夹闭导尿管,使膀胱扩张到一定程度,以达到训练的目的。
2.膀胱破裂合并骨盆骨折的病人,其中部分病人会有勃起障碍,在伤愈后应加强心理性勃起训练,或采取辅助治疗方法。
三、尿道损伤
尿道损伤,多见于男性。男性尿道损伤以尿生殖隔为界,分为前、后两段。前尿道包括球部和阴茎体部,损伤以球部多见;后尿道包括前列腺和膜部,损伤以膜部多见。尿道损伤有四种病理类型:尿道挫伤、尿道裂伤、尿道断裂。
(一)病因
1.开放性损伤 因弹片、锐器伤所致。
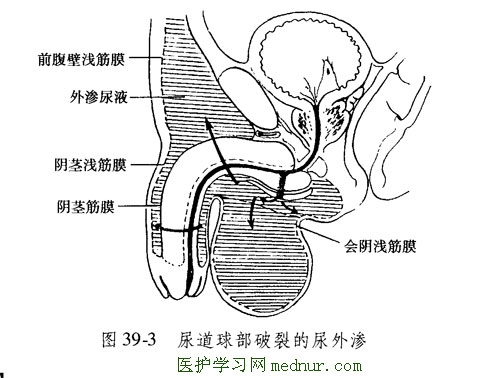
2.闭合性损伤 常因外来暴力所致,多为挫伤或撕裂伤。会阴部骑跨伤可引起尿道球部损伤,是最多见的尿道损伤。骨盆骨折引起膜部尿道撕裂或撕断,是后尿道损伤最常见的原因。经尿道器械操作不当可引起球膜部交界处尿道损伤。
(二)临床表现
尿道损伤最主要的临床表现是尿道出血,排尿困难及尿潴留。常发生休克,特别是骨盆骨折后尿道损伤或合并其他内脏损伤者。休克的程度常与损伤严重程度一致,出血性休克常为早期死亡原因之一。
1.休克 骨盆骨折所致后尿道损伤,可引起损伤性或失血性休克。
2.疼痛 尿道球部损伤时会阴部肿胀、疼痛,排尿时加重。后尿道损伤表现为下腹部疼痛,局部肌紧张、压痛。合并骨盆骨折者,移动时疼痛加剧。
3.尿道出血 前尿道破裂时可见尿道外口流血,后尿道破裂时可无尿道口流血或仅少量血液流出。
4.排尿困难 尿道挫裂伤后因局部水肿或疼痛性括约肌痉挛,发生排尿困难。尿道断裂时,则可发生尿潴留。
5.血肿及尿外渗 尿道骑跨伤或后尿道损伤引起尿生殖隔撕裂时,会阴、阴囊部出现血肿及尿外渗,并发感染时则出现全身中毒症状。
前尿道损伤尿外渗范围: 会阴、阴囊、阴茎和前下腹壁
后尿道损伤尿外渗范围: 耻骨后间隙、膀胱周围

(三)辅助检查
1.导尿 导尿可以检查尿道是否连续、完整。在严格无菌操作下,如能顺利插入导尿管,则说明尿道连续而完整。一旦插入导尿管,应留置导尿以引流尿液并支撑尿道。
2.逆行尿道造影 是确定尿道损伤程度的主要方法,可确定尿道损伤的部位,尿道断裂可有造影剂外渗,尿道损伤则无外渗征象。
(四)治疗原则
1.紧急处理 合并休克者首先应抗休克治疗。骨盆骨折病人须平卧,勿随意搬动,以免加重损伤。尿潴留不宜导尿或未能立即手术者,可行耻骨上膀胱穿刺。
2.非手术治疗 闭合性损伤应首先在严格无菌条件下试插导尿管,如试插成功,应留置导尿管7~14天作为支架,以利于尿道的愈合。
3.手术治疗 试插导尿管不成功者考虑手术治疗。
(五)护理问题
1.疼痛 与局部受伤、尿液刺激损伤的尿道等有关
2.有感染的危险 与尿道损伤、尿外渗有关
3.排尿异常 与尿道损伤有关
4.焦虑 与担心尿道损伤影响排尿及生育功能有关
5.知识缺乏 缺乏有关尿道损伤后治疗及预后的有关知识
(六)护理措施
1.密切观察生命体征,防治休克。
2.术后常规留置导尿管2~3周,应做好引流管的护理,以预防泌尿系统感染。
3.因病人卧床时间较长,为保持大便通畅,术后第3天开始服用缓泻剂。
4.合并骨盆骨折者,应执行骨盆骨折护理常规。
5.尿道狭窄者需定期进行尿道扩张,做好健康教育,确保病人坚持治疗。
(七)健康教育
1.前、后尿道损伤经手术治疗修复后,病人常出现尿道狭窄,需定期进行尿道扩张以避免尿道狭窄导致的排尿困难。
2.继发性功能障碍的病人应训练心理性勃起加辅助治疗。